Комбинированное оперативное вмешательство
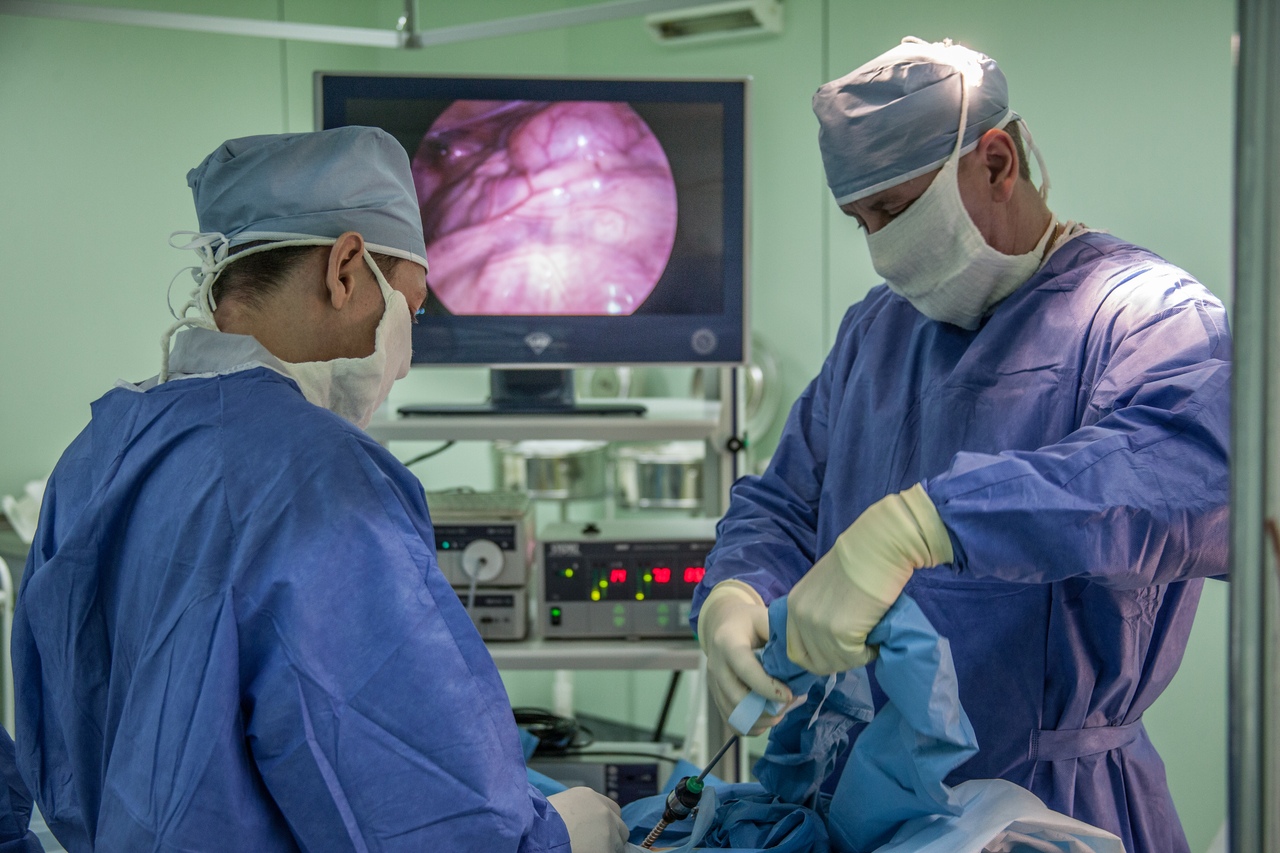
Комбинированное оперативное вмешательство с одновременным использованием двух доступов – лапароскопического и торакоскопического – выполнили хирурги Нижневартовской окружной клинической детской больницы. Помощь понадобилась пациенту из Ханты-Мансийского района - у семилетнего мальчика была диагностирована врожденная диафрагмальная грыжа слева, которую характеризует перемещение органов брюшной полости в грудную клетку через врожденный дефект в диафрагме.
Учитывая возраст ребенка, клинические проявления и давность заболевания, для операции одномоментно потребовалось два тонких эндоскопа, заведенных в брюшную и грудную полости. С использованием специальных инструментов удалось выделить из врожденных спаек часть желудка и левое легкое, разграничиить грудную и брюшную полости путём ушивания дефекта левой части диафрагмы, восстановить правильное анатомическое положение внутренних органов.
Обострение заболевания произошло в начале октября. Прежде чем удалось поставить окончательный диагноз, у ребенка почти месяц отмечалась ежедневная многократная рвота, снижалась масса тела, на фоне чего закономерно наблюдались вялость и слабость. После консультаций в режиме телемедицины со специалистами Нижневартовской окружной клинической детской больницы и многоэтапного обследования удалось определить причину заболевания. Ребенка доставили в детскую больницу Нижневартовска рейсом санитарной авиации и после кратковременной подготовки провели оперативное лечение. Характер заболевания, возраст ребенка определяли сложность и непредсказуемость находок непосредственно во время проведения операции, что потребовало принять решение о комбинировании двух оперативных доступов - осуществлять осмотр и хирургические действия со стороны брюшной и грудной полостей.
На основании данных, полученных во время операции, детские хирурги выставили окончательный диагноз – врожденный порок развития костно-мышечной системы. В данном случае это ложная, центральная, диафрагмальная грыжа слева, осложненная дистопией части желудка в левую плевральную полость и спайкообразованием нижних отделов левой плевральной полости.
Врачи отметили, что уже в раннем послеоперационном периоде стал заметен положительный эффект вмешательства – исчезла рвота, ребенок был активен и не нуждался в длительном обезболивании. Мама отмечает, что сына выписали в отличном самочувствии: «В целом больница произвела очень хорошее впечатление, врачи нам все объясняли на каждом этапе, сделали все, чтобы ребенок максимально эффективно восстановился после операции. До операции ребенок даже не мог встать, а после начал ходить уже на второй день, быстро пошел на поправку, стал набирать вес. Выписали нас, дав подробные рекомендации. Домой сын ехал счастливым, как только смог начал есть твердую пищу и даже во время выписки не выпускал из рук яблока».
По статистике, диафрагмальные грыжи встречаются в одном случае из 2-4 тысяч среди новорожденных. Порок формируется на 4 неделе развития эмбриона при образовании закладки перегородки между грудной и брюшной полостью зародыша. В будущем у этих детей довольно часто отмечается гипоплазия (врожденное уменьшение в объеме) легких различной степени выраженности и сочетается с выявляемыми пороками, центральной нервной системы и желудочно-кишечного тракта. Принципы оперативного лечения заключаются в перемещении органов брюшной полости из грудной клетки в брюшную полость, ушивании или пластики дефекта диафрагмы.
Врачи отмечают, что пациенты с такой патологией оперируются в первые месяцы жизни и к моменту перехода на твердую пищу чувствуют себя удовлетворительно. В силу разных причин пациент из Ханты-Мансийска дожил со своим диагнозом до семи лет – родители как могли, компенсировали заболевание. Вместо обследования и лечения адаптировали сына к условиям жизни, быта и питания - на протяжении семи лет мальчик ел в основном только перетертую пищу, сталкивался со срыгиваниями в случае большого объёма принятия пищи, после еды был вынужден принимать горизонтальное положение тела, чтобы частично уменьшить дискомфорт, боли и объем рвотных масс. Детские хирурги и рентгенологи детской больницы также отмечают, что пациент проявил большую готовность к выздоровлению, выполнял все указания медицинских специалистов. Благодаря успешному оперативному вмешательству впервые за свою жизнь мальчик смог вернуться к полноценной жизни и качественному питанию.
Телефоны для справок (8.00 - 20.00):![]() +7(3466) 49-26-47
+7(3466) 49-26-47
Телефоны для справок (20.00 - 8.00):
![]() +7(3466) 49-26-45 приемное отделение
+7(3466) 49-26-45 приемное отделение
по оказанию платных медицинских услуг![]() +7 (3466) 49-26-77
+7 (3466) 49-26-77
Регистратура детского консультативно-диагностического центра БУ «НОКДБ»:
![]() +7(3466) 49-26-92,
+7(3466) 49-26-92,
![]() +7(3466) 49-26-24.
+7(3466) 49-26-24.

